Es geht nicht weiter
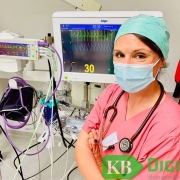
Das Thema Corona-Impfung beschäftigt die Kevelaerer Allgemeinmedizinerin Angelika Klein zur Zeit recht intensiv. „Wir sind so eine Truppe von sechs Ärzten hier in Kevelaer, die hier überall schon geimpft haben – Katharinen-Stift, Josef-Haus, Elisabeth-Stift, Regina Pacis, Demenzgruppe – die sind alle schon geimpft. Wir haben überall BioNtech geimpft. (…) Beim Clemens-Haus standen alle schon in den Startlöchern, da war alles geplant.“ Einen Tag vorher kam dann die Information, dass kein Impfstoff da sei. Zum Glück hätten die anderen Häuser Impfstoff zurückgehalten, „sodass die zweite Impfung wohl gesichert ist.“ Den BioNtech-Impfstoff müsse man nach spätestens vier bis fünf Wochen das zweite Mal verimpfen, „weil sonst die erste Impfung hinfällig werden kann. Dafür halten die die Impfstoffe zurück.“ Auch das Marienstift sei noch nicht geimpft. „Das gilt als Wohngemeinschaft.“ Wann es in beiden Häusern weiter geht, weiß Angelika Klein nicht. Das Marienstift als ambulante Einrichtung habe wohl „zu hören gekriegt, dass es höchstens Ende Februar weitergeht.“ Der Impfstoff, der fehle, sei das eine. Ihre persönliche Meinung ist, dass auch die Kassenärztliche Vereinigung mit der Impforganisation überfordert ist.
„Die KV hat gedacht, wir organisieren das, aber festgestellt, das geht wahrscheinlich gar nicht so.“ Entsprechend hängen sich die Ärzte vor Ort da rein. „Fragen Sie mich nicht, wie viele Stunden wir für Impfvorbereitung, Organisation und für das Impfen gebraucht haben. Das waren schon einige Stunden. Aber dann fluppt es.“ Sich als Impfärztin bei der KV anzumelden, sei auch ein Unterfangen. „Ich hab mich zweimal schon angemeldet bei der Kassenärztlichen Vereinigung, das dritte Mal komme ich nicht in den Computer. Das ist so hochkompliziert, ich weiß nicht, es klappt nicht.“ Da werde es für sie spannend, ob sie jemals ihr Geld kriege für das Impfen. „Pro Stunde liegt der Satz so bei 135, 140 Euro“, sagt Klein. Da stecke aber auch der eigene Vorlauf mit drin.
Die Häuser meldeten sich bei den Ärzten an. Die führten dann Begehungen durch, sichteten, ob alle Unterlagen vorbereitet sind. Dann erfolgten die Anmeldungen der Personen. „Und dann organisieren wir und die PTAs, das ganze Team zusammen.“
„Heiliger Bürocratius“
Wie die Impfungen vor sich gehen, erläutert sie am Beispiel des Regina Pacis vergangene Woche Mittwoch. „Drei Stunden Impfen und drei, vier Stunden bestimmt Vorbereitungszeit“ habe das in Anspruch genommen. „Die Impfung selber dauert drei bis fünf Minuten. Ich muss aber als Arzt sechs Unterschriften leisten für eine Impfung, der Patient vier.“ Der Verwaltungsaufwand sei riesig. „Der Aufklärungsbogen muss doppelt, der Anamnesebogen doppelt und die Impfbescheinigung – alles zweifach. Heiliger Bürocratius, sage ich Ihnen.“
Dementsprechend müsse man ein System schaffen, das das alles unter einen Hut bringt. „Wir haben mehrere Impfstationen gemacht, dann saß eine Verwaltungskraft vom Altenheim da. Dann saßen wir Ärzte da und dann wurde geimpft.“ Zwei Leute machten also konkret die Verwaltung „und eine MFA oder Krankenschwester oder ein Arzt hat geimpft.“
Trotzdem laufe das in den Heimen sehr gut, weil man Erfahrung damit kriege. Man schaue sich die Häuser vorher an und überlege gemeinsam, wie man das Ganze angehe und wie viele Impfstellen man wo einrichte. Und es werde dafür gesorgt, dass es einen Raum gibt, wo die PTA oder die Apothekerin den Impfstoff vorbereitet.
Gemeinsam mit dem Kollegen Christoph Starke habe sie dann die Patienten im Vorfeld aufgeklärt, genauso wie das Personal. „Wir haben das mit der Begehung gleichzeitig gemacht.“ Und daraufhin hätten sich fast alle entschieden: „Wir machen das.“ Das Haus habe einiges an Personal gehabt, das unentschieden war. „Aus Angst. Und eine Impfung heißt ja auch: Ich bin völlig gesund und lasse mir was spritzen und weiß, ich könnte mich danach mies fühlen.“ Da müsse der Verstand einem dann sagen: „Sich mies fühlen ist nix gegen eine Corona-Infektion.“ Dazu komme, dass man sich als junger Mensch nicht so gefährdet fühle wie ein alter Mensch. Und die „Laienmedien“ verwirrten die Menschen mit Meldungen zum Beispiel wegen angeblicher „erektiler Dysfunktion“ und anderen angeblichen Auswirkungen der Impfungen. „Die Spitze war, dass eine Patientin mir sagte: Dann wird der Penis nicht mehr steif, und ich ihr sagte: Liebe Frau, Du hast gar keinen Penis, der kann gar nicht steif werden.“
Sie selbst habe die Altenpfleger, die sie gefragt haben, stets auf die Seite des RKI verwiesen, sagt Klein. „Die sind da extrem vorsichtig mit ihren Aussagen. Aber was da steht, darauf kann man sich verlassen.“
Eine Immunantwort des Körpers
Impfreaktionen habe es bei den Geimpften in Kevelaer durchaus gegeben. „Der Arm tut weh, sie sind müde danach. Diese Reaktionen sehe ich sogar ganz gerne, weil das heißt: Da findet im Körper auch eine Immunantwort statt. Wir hatten keinen mit irgendwelchen schwerwiegenden Sachen.“ Sollte sowas passieren, sei man mit einer Notfallausrüstung ausgestattet, dass man angemessen reagieren könne. „Das ist schon sehr sicher gemacht. Und wir hatten keine Zwischenfälle.“
Mittlerweile habe man um die 500 bis 600 Personen geimpft. Auf den eigenen Praxisbetrieb habe das bislang keine Auswirkungen gehabt. „Wir machen das Mittwochnachmittag und Samstag“ – also außerhalb der Sprechstunden. Sonst ginge das nicht. „Und wir arbeiten da unter Hochdruck. Wenn Sie uns da impfen sehen, da geht ein Patient nach dem anderen rein.“
Parcours im Impfzentrum
Was das Impfzentrum in Kalkar angeht, könne man sich als Arzt oder Ärztin dafür freiwillig anmelden. „Mir ist die Anmeldung noch nicht gelungen. Die KV-Seite ist einfach ein Graus. Die schlagen einem Stunden vor und man kann dann sagen: man kann oder man kann nicht.“ Die meisten Kolleg*innen könnten da ohnehin nur Mittwochnachmittag, Freitagnachmittag oder das Wochenende anbieten.
Wie das im Impfzentrum laufen wird, darauf ist Angelika Klein selbst gespannt. „Da kann man natürlich nicht eine ganze Gruppe aufklären. Da muss jeder Patient vorher aufgeklärt werden. Der durchläuft wahrscheinlich einen Parcours, kommt dann zum Arzt und der muss jeden alleine für sich aufklären.“ Da sei man in den Heimen natürlich schneller. „Da traut sich Mitarbeiterin A oder B auch mal zu fragen: Wie ist das denn, wenn ich schwanger werde oder so.“
Klein erinnert sich an die Schweinegrippe, wo man Impfungen vor Jahren in Kevelaer im Bühnenhaus gemacht hat. Die Idee damals fand sie gut. „Da haben wir Wege gemacht nach dem Motto: Ich fühle mich schon aufgeklärt und ich brauche deshalb wegen dem Aufklärungsgespräch keinen Arzt mehr. Der konnte geradeaus durchgehen, der andere zur Seite.“ Das sei sehr effektiv gewesen.
„Corona-Spinner”
Für Kalkar erwarte sie das nicht. „Das wird höchstens so sein, dass der Arzt fragt: Haben Sie Fragen? Sagen Sie mir Ihre Erkrankungen. Das wird mit jedem Patienten ein Gespräch geben.“ Das koste zwar Zeit, aber sie verstehe den Aufwand, um allen Sicherheiten zu geben. „Es gibt soviele Corona-Spinner auf dieser Welt.“
Sie fände es richtig, wenn die Hausarztpraxen diejenigen zu Hause impfen, die über 80 sind, zu Hause bettlägerig sind oder nicht mehr aus dem Haus kommen. „Ich darf impfen, auch in der Praxis. Wenn ich den Impfstoff hätte, könnte ich das machen.“ Wenn man die Ärzt*innen das selbst organisieren lasse, so ihre Erfahrung aus den Altenheimen, dann werde man schnell viel geschafft kriegen.
Eine Alternative sei eben auch das Bühnenhaus .„Wenn wir Impfstoff hätten und wir machen das Bühnenhaus für die Über-80-Jährigen in Kevelaer auf, dann würden wir die ganz schnell geimpft kriegen. Und wenn wir Impfstoff haben, gehen wir Rubbeldiekatz da durch. Punkt. Es liegt nur an der Menge des Impfstoffes.“ Und, ob man einen Impfstoff habe, der leichter aufzubewahren und zu transportieren ist. Die Alten nach Kalkar zu schicken, sei auch praktisch ein Problem. „Ich habe eine Patientin mit einer schweren Osteoporose, die kann noch laufen. Sie fragt mich: wie komme ich da hin? Sie hat keine Kinder, die sie da hin fahren können. Und sie darf sich noch nicht mal mit den Bewohnern ihres Hauses zusammentun und gemeinsam da hin fahren.“ Und weil sie keine außergewöhnliche Gehbehinderung habe, kriege sie keinen Taxischein. „Und Taxis in Kevelaer ist schwierig.“
„Überwältigende Hilfsbereitschaft“
Die Hilfsbereitschaft der Ärztinnen, Ärzte und Medizinischen Fachangestellten (MFA) in ganz Nordrhein beim Kampf gegen die Corona-Pandemie sei „überwältigend“, sagt die Kassenärztliche Vereinigung Nordrhein. Über das gemeinsame Freiwilligenregister von KV und Ärztekammer Nordrhein sowie das KVNO-Freiwilligenportal unter „coronaimpfung.nrw“ haben sich bislang über 5.000 Mediziner und Helferinnen für eine Mitarbeit in einem der mobilen Impfteams bzw. in den Impfzentren registriert – genauer: 4.184 Ärztinnen und Ärzte, 891 medizinische Fachangestellte und 41 pharmazeutisch-technische Angestellte. Wie viele davon allerdings aus Kevelaer und demnächst in den regionalen Impfzentren zum Einsatz kommen, könne man „im Detail (noch) nicht beantworten“, sagt Christopher Schneider, Sprecher der KVN.
„Um zu ermöglichen, dass die Niedergelassenen weiterhin für die ambulante Regelversorgung ihrer Patienten in ihren Praxen bereitstehen können“, setze man in den Impfzentren „zunächst vor allem auf Honorarkräfte.“ Das umfasst beispielsweise ehemals Niedergelassene oder halbtags beschäftigte Ärzte, „die über ausreichend freie zeitliche Kapazitäten verfügen.“
Auch bei den mobilen Teams für die Impfungen in den Pflegeheimen sollen mit Blick auf einen möglichst zügigen und pragmatischen Ablauf „bevorzugt jene Ärzte zum Einsatz kommen, die das entsprechende Heim bereits heute schon im Rahmen der Regelversorgung als ,kooperierenden Arzt’ betreuen.“
Was die Vergütung des medizinischen Personals in den Impfzentren betrifft, verweis die Kassenärztliche Vereinigung auf das NRW-Gesundheitsministerium, das die entsprechenden Sätze und Regelungen vertraglich fixiert hat. „Das Ministerium wollte den Vertrag auch veröffentlichen“, so Schneider. „Grundsätzlich ist es aber individuell verschieden, was eine Praxis etwa stündlich kostet und lässt sich nicht pauschal beziffern – richtig ist aber, dass auch ein Arzt seine Arbeitszeit nur einmal nutzen kann, das heißt er hat bei weiter laufenden Kosten natürlich auch Verdienstausfälle, wenn er sich möglicherweise im Impfzentrum engagiert.“